Transplantul de plămâni: tot ce trebuie să știi
Transplantul de plămâni este o procedură chirurgicală prin care unul sau ambii plămâni bolnavi sunt înlocuiți cu unii sănătoși, furnizați de un donator decedat. Este o intervenție chirurgicală complexă care îmbunătățește semnificativ calitatea vieții pacientului.
Primele transplanturi pulmonare de succes au fost efectuate în anul 1960 de către Dr. James D. Hardy și apoi de Dr. Denton A. Cooley în anul 1968. Primul pacient a fost o fetiță de două luni cu insuficiență cardiacă congestivă și pneumonie recurentă.
Profesioniștii din domeniul medical apelează la acest tip de procedură atunci când pacientul are o boală pulmonară în stadiu final sau o afecțiune gravă care s-a dovedit rezistentă la tratamentele clasice. Candidații la transplant pulmonar trebuie să îndeplinească anumite cerințe pentru a fi eligibili.
De ce are loc transplantul de plămâni?
De obicei, profesioniștii din domeniul medical apelează la transplantul pulmonar numai atunci când toate tratamentele disponibile pentru ameliorarea insuficienței pulmonare au dat greș. În general, această intervenție chirurgicală este indicată persoanelor sub 75 de ani care au o afecțiune pulmonară gravă. Unele dintre bolile care pot duce la un transplant pulmonar sunt următoarele:
- Boala pulmonară obstructivă cronică (BPOC)
- Fibroză chistică
- Hipertensiune pulmonară
- Fibroză pulmonară
- Bronșiectazii
- Sarcoidoză
Îți recomandăm:
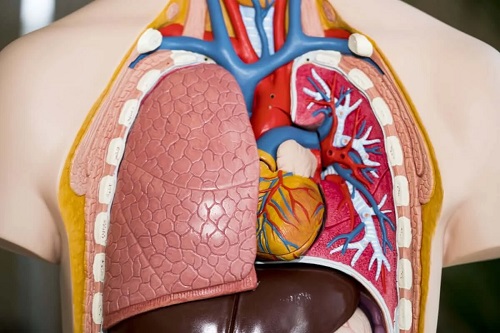
Indicații
Candidații la transplant pulmonar trebuie să îndeplinească anumite cerințe, așa cum am menționat deja mai sus. Pentru a fi eligibili pentru procedură, trebuie neapărat să le îndeplinească. Iată câteva dintre criteriile pe care medicii le iau în considerare:
- Vârstă. Pacienții trebuie să aibă cel puțin 75 de ani. Cu toate acestea, pacienții cu vârsta de 55 de ani și peste sunt considerați cu risc crescut.
- Indicele de masă corporală. Nu ar trebui să fie mai mare de 35.
- Riscul de deces. Această procedură este ideală pentru pacienții care au un risc de 50% de a muri în următorii doi ani dacă nu primesc transplantul.
- Șanse mari de supraviețuire după transplant. Acestea se stabilesc pe baza stării generale de sănătate a pacientului.
- Angajament. Beneficiarul transplantului trebuie să nu mai fumeze niciodată, să nu utilizeze droguri psihoactive și să participe la un program de reabilitare pulmonară.
Cei care au o infecție activă nu pot primi plămâni noi. Este posibil ca transplantul să nu fie adecvat nici pentru pacienții care au avut cancer în ultimii doi ani sau care au o problemă gravă de sănătate în alt organ. La fel, cei care sunt subnutriți sau care nu pot beneficia de asistență care să garanteze respectarea tratamentului post-transplant nu pot beneficia de această intervenție.
Riscurile transplantului pulmonar
Transplantul pulmonar este o intervenție chirurgicală complexă care prezintă riscuri considerabile. Cel mai important este respingerea și infecția organelor. Sistemul imunitar al pacientului poate ataca plămânul sau plămânii transplantați.
Medicamentele anti-respingere pot preveni acest lucru. Cu toate acestea, ele pot provoca reacții adverse, cum ar fi creșterea în greutate, problemele gastrice și creșterea părului facial. Aceste medicamente fac ca pacientul să fie mai predispus și la apariția altor boli, cum ar fi diabetul, osteoporoza, insuficiența renală și hipertensiunea arterială.
Prin urmare, după acest tip de transplant, pacientul trebuie să urmeze măsuri de igienă stricte și să evite aglomerația sau persoanele bolnave. Un alt risc posibil este formarea de cheaguri după operație din cauza coagulării crescute a sângelui.
Îți recomandăm:
Transplantul de plămâni: procedura
Procesul de efectuare a unui transplant pulmonar începe cu mult înainte de intervenția chirurgicală. După ce pacientul a fost evaluat și considerat eligibil pentru procedură, spitalul îl pune pe o listă de așteptare până când apare un donator.
În timp ce candidatul la transplant așteaptă un donator, acesta trebuie să urmeze instrucțiunile medicului. Atunci când un plămân este disponibil pentru procedură, medicul evaluează compatibilitatea cu pacientul. Dacă plămânul este compatibil, medicul poate efectua transplantul.
Pregătire
Pacientul aflat pe o listă de așteptare pentru transplantul pulmonar ar trebui să fie gata să răspundă la apelul coordonatorului de transplant în orice moment. Pacientul ar trebui să aibă pregătită o valiză cu lucrurile personale și medicamentele obișnuite.
Când pacientul ajunge la spital, acesta va fi supus unei serii de teste pentru a verifica compatibilitatea. Medicii îi vor evalua, de asemenea, starea generală de sănătate. Dacă au îndoieli, pot anula procedura. Dacă totul este în regulă, operația va fi efectuată imediat.
Intervenție chirurgicală
Transplanturile pulmonare se efectuează sub anestezie generală. Dacă un singur plămân va fi transplantat, operația durează între patru și opt ore. Dacă ambii plămâni sunt transplantați, poate dura între șase și doisprezece ore. Iată pașii procedurii:
- În primul rând, medicul activează un sistem de circulație extracorporală (aparat inimă-plămâni).
- Dacă va transfera doar un plămân, va face o incizie pe partea laterală a pieptului.
- Dacă urmează să transplanteze ambii plămâni, face o incizie sub piept, care se întinde pe ambele părți ale toracelui.
- Apoi, îndepărtează unul sau ambii plămâni și atașează vasele de sânge și căile respiratorii ale noilor organe la corpul pacientului.
- Sondele sunt introduse pentru a scurge aerul, lichidul și sângele din piept. Vor rămâne acolo câteva zile până când noii plămâni se vor extinde normal.
- Odată ce plămânii funcționează, medicul îndepărtează aparatul inimă-plămân.
Postoperator
Pacientul trebuie să stea în spital pentru o perioadă cuprinsă între șapte și 21 de zile. Este probabil să petreacă câteva zile în secția de terapie intensivă (UCI) după operație. Cu toate acestea, fiecare centru medical are propriile protocoale.
Primele 24 – 48 de ore sunt cruciale. În această perioadă, medicii monitorizează cu atenție pacientul și evaluează plămânii, inima, rinichii și starea sufletească. De asemenea, verifică dacă nu există sângerări sau hemoragii.
Recuperarea după transplantul pulmonar
Perioada de recuperare este de aproximativ șase luni. În primele trei luni, medicul pacientului monitorizează și evaluează îndeaproape funcționarea plămânilor. În acest fel, poate preveni orice complicații.
În această primă etapă, pacientul va trebui să viziteze spitalul frecvent pentru a face teste, inclusiv raze X, biopsii, teste de laborator și electrocardiograme. Medicii monitorizează, de asemenea, reacția pacientului la medicamente.
După această fază, pacientul trebuie să facă schimbări în stilul de viață, care includ administrarea de imunosupresoare și participarea regulată la terapii și controale. Primul an după transplantul de plămâni este cel mai critic. După primul an, toate riscurile încep să scadă.
În majoritatea cazurilor, pacientul va trebui să viziteze medicul săptămânal în primele trei luni. Apoi, sunt necesare controale trimestriale timp de un an. După aceea, este necesară o vizită anuală pentru următorii cinci până la zece ani.
Supraviețuirea pe termen lung după transplantul de plămâni
Conform datelor disponibile, durata medie de viață după un transplant pulmonar este de 5,8 ani. Acest lucru poate varia, în funcție de boala anterioară a persoanei. Persoanele cu fibroză chistică pot supraviețui opt sau mai mulți ani după operație.
În medie, pacienții cu pneumonie interstițială idiopatică supraviețuiesc 4,8 ani. 32% dintre cei care au fost supuși acestei proceduri trăiesc zece ani sau mai mult. Cel mai mare risc de deces este în primele 12 luni. Astfel, controalele medicale sunt indispensabile.
Toate sursele citate au fost revizuite în profunzime de către echipa noastră pentru a asigura calitatea, fiabilitatea, actualitatea și valabilitatea lor. Bibliografia acestui articol a fost considerată fiabilă și precisă din punct de vedere academic sau ştiinţific.
- Nova, E., Montero, A., Gómez, S., & Marcos, A. (2004). La estrecha relación entre la nutrición y el sistema inmunitario. Soporte Nutricional en el Paciente Oncológico. Gómez Candela C, Sastre Gallego A (eds). Barcelona: Glosa, 9-21.
- Ascaso, J. F. (2014). Diabetes mellitus tipo 2: nuevos tratamientos. Medicina Clínica, 143(3), 117-123.
- Santillán-Doherty, P., Jasso-Victoria, R., Olmos-Zúñiga, R., Sotres-Vega, A., Argote-Greene, L. M., Tattersfield, T. E., & Villalba-Caloca, J. (2005). Trasplante de pulmón. Revista de investigación clínica, 57(2), 350-357.
- Contat, C., et al. “Trasplante pulmonar en dos pacientes con sarcoidosis. Descripción de casos y revisión fisiopatológica.” Revista Española de Anestesiología y Reanimación 56.10 (2009): 635-640.
- Estrada, Horacio Giraldo. EPOC Diagnóstico y tratamiento integral: con énfasis en la rehabilitación pulmonar. Ed. Médica Panamericana, 2008.
- Parada, María Teresa, and Claudia Sepúlveda. “Trasplante Pulmonar: estado actual.” Revista Médica Clínica Las Condes 26.3 (2015): 367-375.
- Miñambres, E., et al. “Trasplante pulmonar con donantes de edad marginal (≥ 55 años).” Medicina intensiva 35.7 (2011): 403-409.
- Melo, Joel, et al. “Consideraciones en la derivación y selección de candidatos a trasplante pulmonar.” Revista chilena de enfermedades respiratorias 33.1 (2017): 37-46.
Acest text este oferit numai în scop informativ și nu înlocuiește consultarea cu un profesionist. În caz de îndoieli, consultați-vă cu specialistul dvs.








